Ανδρολογία
Παθήσεις των γεννητικών οργάνων του άνδρα
Προβλήματα σεξουαλικής λειτουργίας & γονιμότητας
 Το ανατομικά φυσιολογικό μήκος του πέους συνήθως δεν αναφέρεται στα περισσότερα βιβλία ανατομίας. Σύμφωνα με το Αμερικανικό Ινστιτούτο Σεξολογίας το μέσο μήκος του πέους σε χαλαρή φάση είναι 7,5cm και σε στύση 14,5cm, ενώ σύμφωνα με το Canadian Journal for Sexuality and Reproductive Medicine το μέσο μήκος σε στύση είναι 13cm. Ποιο όμως είναι το απαραίτητο μήκος για τη σεξουαλική ικανοποίηση μιας γυναίκας;
Το ανατομικά φυσιολογικό μήκος του πέους συνήθως δεν αναφέρεται στα περισσότερα βιβλία ανατομίας. Σύμφωνα με το Αμερικανικό Ινστιτούτο Σεξολογίας το μέσο μήκος του πέους σε χαλαρή φάση είναι 7,5cm και σε στύση 14,5cm, ενώ σύμφωνα με το Canadian Journal for Sexuality and Reproductive Medicine το μέσο μήκος σε στύση είναι 13cm. Ποιο όμως είναι το απαραίτητο μήκος για τη σεξουαλική ικανοποίηση μιας γυναίκας;
Το μέγεθος του πέους δεν αποτελεί σημαντικό παράγοντα για το γυναικείο οργασμό, αν σκεφθεί κανείς ότι το 90% των αισθητηρίων νευρικών απολήξεων, που πυροδοτούν την αίσθηση ηδονής και τη μυϊκή σύσπαση των μυών του περινέου της γυναίκας δηλαδή τον οργασμό, βρίσκονται στην κλειτορίδα και στο πρώτο εκατοστό του κόλπου. Έτσι, ακόμη και ένα πέος μήκους 5cm σε στύση είναι απόλυτα λειτουργικό σεξουαλικά. Η μεγέθυνση του πέους είναι μια πολύ συχνή αιτία επίσκεψης νέων συνήθως ανδρών στον ουρολόγο-ανδρολόγο, αλλά και μια ακόμη συχνότερη αιτία επίσκεψής τους στο διαδίκτυο.
Στην πραγματικότητα παρόλο, που οι περισσότεροι από αυτούς ενδιαφέρονται πάρα πολύ για την απόκτηση ενός μεγαλύτερου πέους, δεν παρουσιάζουν κανένα απολύτως ανατομικό και λειτουργικό πρόβλημα. Η αλήθεια είναι, ότι οι περισσότεροι άνδρες εάν ερωτηθούν θα απαντήσουν, ότι θα επιθυμούσαν ένα μεγάλο έως πολύ μεγάλο πέος, αλλά ταυτόχρονα θα επισημάνουν, ότι έχουν μια ικανοποιητική σεξουαλική ζωή. Ωστόσο, κάποιοι παρουσιάζουν μια ψυχολογική διαταραχή που τους δημιουργεί μια αρνητική άποψη για το μέγεθος του πέους τους, που λέγεται πεϊκή δυσμορφοφοβία.
Η κατάσταση αυτή μπορεί να αφορά το μέγεθος του πέους στη χαλαρή φάση, οπότε και λέγεται αισθητική δυσμορφοφοβία και στη φάση της στύσης, οπότε λέγεται λειτουργική δυσμορφοφοβία. Αν και μοιάζει λίγο παράδοξο, η αισθητική δυσμορφοφοβία είναι συχνότερη από τη λειτουργική. Η διαταραχή αυτή μπορεί να προέρχεται από κάποιο τραυματικό γεγονός, όπως η απόρριψη από τη σύντροφο λόγω μεγέθους του πέους -αν και στην πραγματικότητα αποτελεί μια πράξη «τιμωρίας» από αυτήν για κάποιο λόγο- ή στο ιστορικό να μην αναφέρεται κάποια εναρκτήρια αιτία.
Οι πάσχοντες από αυτή την ψυχολογική διαταραχή συχνά έχουν σοβαρό πρόβλημα δημιουργίας σεξουαλικών σχέσεων, τις οποίες αποφεύγουν λόγω ντροπής και έλλειψης αυτοπεποίθησης. Ενίοτε το αρνητικό αυτό συναίσθημα μπορεί να προκαλεί και στυτική δυσλειτουργία. Αντίθετα ασθενείς, που πάσχουν από πραγματική μικροφαλία, πράγμα πολύ σπάνιο σε σχέση με τους δυσμορφοφοβικούς, μπορεί να έχουν φυσιολογική αίσθηση για την προσωπική τους εικόνα και ικανοποιητική σεξουαλική ζωή.
Εκτός από την κακή σεξουαλική ζωή που έχουν οι δυσμορφοφοβικοί, έχουν και ένα ακόμη πολύ σοβαρό πρόβλημα. Η κατάστασή τους είναι ανθεκτική στην προσπάθεια επιβεβαίωσης από τον ανδρολόγο ότι το πέος τους είναι φυσιολογικό και, τις περισσότερες φορές, δεν αποδέχονται τη σύσταση για ψυχιατρική βοήθεια.
Ωστόσο, ακόμη και αυτή πολλές φορές δε λύνει το πρόβλημά τους. Έτσι, οι άνθρωποι αυτοί είναι έτοιμοι να υποβληθούν σε οποιαδήποτε φαρμακευτική ή χειρουργική «θεραπεία» τούς προταθεί ή διαβάσουν στο διαδίκτυο. Αυτό τους καθιστά ιδιαίτερα ευάλωτους σε «θεραπείες» μεγέθυνσης του πέους, που στην καλύτερη περίπτωση είναι αναποτελεσματικές και στη χειρότερη επικίνδυνες. Ιδιαίτερα οι αναζητούντες λύση θα πρέπει να έχουν υπόψη τους, ότι στο διαδίκτυο δεν υπάρχει έλεγχος ποιότητας της αφειδώς παρεχόμενης πληροφορίας και, συνεπώς, η αποτελεσματικότητα και κυρίως η ασφάλεια των προτεινόμενων μεθόδων δεν είναι ελεγμένη.
Φαρμακευτικές μέθοδοι επιμήκυνσης του πέους κατηγορηματικά δεν υπάρχουν. H εφαρμογή περιστασιακής έλξης στο πέος, με τη βοήθεια συσκευών εφαρμογής τάσης στο χαλαρό πέος για κάποιες ώρες την ημέρα, δεν έχει αποδειχθεί ότι προσφέρει αξιόλογα αποτελέσματα. Οι συσκευές αυτές είναι χρήσιμες μετά από χειρουργικές επεμβάσεις στο πέος για διάφορες αιτίες, όπως οι επεμβάσεις επιμήκυνσης ή ευθειασμού του πέους σε νόσο Peyronie. H περιστασιακή εφαρμογή έλξης μετεγχειρητικά καταργεί τις συρρικνώσεις που δημιουργούνται από την αποκατάσταση του χειρουργικού τραύματος με ουλή και, έτσι, ξαναδίνει στο πέος το αρχικό του μήκος.
Η χειρουργική μπορεί να δώσει αύξηση στο μήκος και στο πλάτος του πέους. Πολλές και διάφορες τεχνικές περιγράφονται, τόσο σε επιστημονικά άρθρα, όσο και στο διαδίκτυο. Κάποιες από αυτές είναι πειραματικές και κάποιες μπορεί να είναι και επικίνδυνες. Οι μόνες επιστημονικά τεκμηριωμένες και αποδεκτές τεχνικές για την αύξηση του μήκους του πέους ουσιαστικά δεν προσθέτουν εκατοστά στο πέος, αλλά προσπαθούν να «ξεθάψουν» ένα τμήμα του ήδη υπάρχοντος οργάνου από τους περιβάλλοντες ιστούς. Η επέμβαση γίνεται υπό γενική αναισθησία και διαρκεί 2-3 ώρες, ανάλογα με το πόσα από τα παρακάτω στάδια θα γίνουν.
Τα στάδια αυτά είναι:
- Η λιποαναρρόφηση της υπερηβικής περιοχής. Είναι εύκολη και ασφαλής και ουσιαστικά “ξεθάβει” τη ραχιαία επιφάνεια του πέους από το περιβάλλον λίπος. Όσο περισσότερο λίπος υπάρχει στην υπερηβική περιοχή, τόσο καλύτερο το αποτέλεσμα. Αξίζει να σημειωθεί ότι ακόμη και αν ο ασθενής πάρει βάρος, το λίπος στην περιοχή αυτή δεν επανέρχεται, γιατί με τη λιποαναρρόφηση καταστρέφονται τα λιποκύτταρα που βρίσκονται εκεί.
- Η εκτομή του ανελκτήρα συνδέσμου του πέους. Ο σύνδεσμος αυτός ευθύνεται για την προς τα πάνω κλίση του πέους σε στύση. Η εκτομή του «ξεκολλά» ένα τμήμα της ράχης του πέους που βρίσκεται μέσα στο σώμα από το κόκαλο της λεκάνης και, έτσι, αποκτά κάποιο πρόσθετο μήκος. Για την αποφυγή επανασυγκόλλησης από συμφύσεις τοποθετείται και στερεώνεται ανάμεσα στο οστό και το πέος ένα μικρό λιποχοριακό μόσχευμα, που λαμβάνεται από την περιοχή του μηρού ή της κοιλιάς από τον ίδιο τον ασθενή, αποφεύγοντας έτσι επιπλοκές που μπορεί να προκύψουν από ξένα υλικά. Η διαδικασία αυτή είναι ασφαλής. Ενίοτε αναφέρεται κάποια αστάθεια του πέους σε στύση, που όμως δεν δημιουργεί κανένα πρόβλημα.
- Η εκτέλεση ενίοτε μιας χαλαρωτικής του δέρματος πλαστικής στη ραχιαία επιφάνεια του πέους και η καθήλωση του υποδόριου ιστού στο περιόστεο του ηβικού οστού της λεκάνης. Εξασφαλίζεται έτσι η αποφυγή «τραβήγματος» και περιορισμού του πέους από το υπερηβικό δέρμα και η αξιοποίηση της λέπτυνσης του υποδόριου ιστού μετά τη λιποαναρρόφηση και, ως εκ τούτου, το αποτελεσματικότερο «ξεθάψιμο» του πέους.
- Η εκτέλεση μιας χαλαρωτικής του δέρματος πλαστικής στην κοιλιακή επιφάνεια του πέους προς τους όρχεις με σκοπό την «πεοποίηση» μέρους του δέρματος του οσχέου. Έτσι, απελευθερώνεται από το όσχεο ένα μέρος της κοιλιακής επιφάνειας του πέους. Η διαδικασία αυτή δεν είναι πάντα απαραίτητη και δεν γίνεται, όταν επιλέγεται ταυτόχρονα και πάχυνση του πέους.
- Η εφαρμογή περιστασιακής ελκτικής τάσης στο πέος 6-8 εβδομάδες μετά την επέμβαση και για 3-6 μήνες με τη χρήση ειδικής ελκτικής συσκευής έχει σκοπό την αξιοποίηση των κερδισμένων εκατοστών, που πιθανόν να χάνονται λόγω μετεγχειρητικής ρίκνωσης από την επούλωση του χειρουργικού τραύματος.
- Η αύξηση του πάχους του πέους μπορεί να επιτευχθεί με δύο τεχνικές:
α) Με την τοποθέτηση κάτω από το δέρμα του πέους ενός μοσχεύματος σαν μανδύα, που στερεώνεται στη βάση του πέους στη λεκάνη. Το μόσχευμα αυτό μπορεί να προέρχεται από τον οργανισμό και να είναι ένα «λιποχοριακό» μόσχευμα από το γλουτό ή τη κοιλιά, ή ένα μόσχευμα από φλέβες. Εναλλακτικά μπορεί να χρησιμοποιηθεί αλλογενές μόσχευμα από π.χ. χοίρειο κολλαγόνο. Το πάχος του μοσχεύματος προστίθεται στη διάμετρο του πέους και, έτσι, αυτή αυξάνει συνολικά. Οι επεμβάσεις με την τοποθέτηση μοσχεύματος μπορεί να γίνουν ταυτόχρονα με την επιμήκυνση του πέους, αλλά αυξάνουν σημαντικά την περίπτωση μετεγχειρητικών επιπλοκών. Έτσι, ένα «ίδιο» μόσχευμα μπορεί να νεκρωθεί μερικώς ή ολικώς ή να υποστεί ίνωση και ρίκνωση και, φυσικά, απαιτεί ταυτόχρονη διπλή επέμβαση για τη συλλογή του. Ένα «ξένο» μόσχευμα, από την άλλη, μπορεί να υποστεί λοίμωξη με καταστροφικά αποτελέσματα.
β) Με την ένεση με ειδικές «κάνουλες» υλικών κάτω από το δέρμα του πέους σε στύση. Τα υλικά αυτά μπορεί να είναι λίπος από λιποαναρρόφηση π.χ. της υπερηβικής περιοχής κατά τη σύγχρονη επιμήκυνση πέους ή υαλουρονικό οξύ. Η χρήση υγρής σιλικόνης, παραφίνης ή άλλων άγνωστων διογκωτικών υλικών μπορεί να προκαλέσει σοβαρές αντιδράσεις στο δέρμα του πέους με καταστροφικές συνέπειες και πρέπει να αποφεύγεται. Το λίπος, που αφαιρείται από τη λιποαναρρόφηση μετά από κατάλληλη κατεργασία και φυγοκέντρηση τοποθετείται στον υπό το δέρμα ιστό με τη βοήθεια ειδικής κάνουλας και «πλάθεται», ώστε να κατανεμηθεί ομοιόμορφα σε όλο το πέος, το οποίο διατηρούμε σε έλξη, για να έχουμε ομοιόμορφο αποτέλεσμα πάχυνσης και κατά τη στύση.
Η χρήση του κατεργασμένου λίπους από τον ίδιο τον οργανισμό οδηγεί σε αποφυγή επιπλοκών, που μπορεί να προκληθούν από ξένα προς το σώμα του ασθενούς υλικά. Έτσι, αποτελεί την ασφαλέστερη και φθηνότερη τεχνική. Η ειδική κατεργασία του λίπους αποκλείει το σχηματισμό οζιδίων στο υποδόριο και δίνει μια ωραία, ομοιογενή και συμμετρική εικόνα. Καμιά φορά, εάν ο ασθενής το επιθυμεί, μπορεί μετά από διάστημα 6 μηνών να γίνει επανάληψη της έγχυσης λίπους. Η διαδικασία της πάχυνσης του πέους μπορεί να γίνει και μόνη της, χωρίς ταυτόχρονη επιμήκυνση με λίπος που λαμβάνουμε από την κοιλιά με λιποαναρρόφηση.
 Στυτική δυσλειτουργία είναι η αδυναμία επίτευξης στύσης, αρκετά σκληρής και διαρκούς, ώστε να επιτευχθεί ικανοποιητική σεξουαλική επαφή. Η διεθνής μελέτη της Μασαχουσέτης των ΗΠΑ, που αποτελεί παγκοσμίως την κυριότερη μελέτη προσδιορισμού της επίπτωσης της στυτικής δυσλειτουργίας, αναφέρει ότι σε άνδρες του γενικού πληθυσμού ηλικίας 40-70 ετών η επίπτωση της πλήρους ανικανότητας είναι 5,1% στα 40 και τριπλασιάζεται στο 15% στα 70, ενώ της μέτριας δυσλειτουργίας είναι 17% στα 40 και διπλασιάζεται στο 34% στα 70.
Στυτική δυσλειτουργία είναι η αδυναμία επίτευξης στύσης, αρκετά σκληρής και διαρκούς, ώστε να επιτευχθεί ικανοποιητική σεξουαλική επαφή. Η διεθνής μελέτη της Μασαχουσέτης των ΗΠΑ, που αποτελεί παγκοσμίως την κυριότερη μελέτη προσδιορισμού της επίπτωσης της στυτικής δυσλειτουργίας, αναφέρει ότι σε άνδρες του γενικού πληθυσμού ηλικίας 40-70 ετών η επίπτωση της πλήρους ανικανότητας είναι 5,1% στα 40 και τριπλασιάζεται στο 15% στα 70, ενώ της μέτριας δυσλειτουργίας είναι 17% στα 40 και διπλασιάζεται στο 34% στα 70.
Στην Ελλάδα υπολογίζεται ότι, περίπου, 450.000 Έλληνες παρουσιάζουν μετρίου βαθμού προβλήματα στύσης. Από αυτούς οι 11.500 κάθε χρόνο θα μεταπίπτουν σε πλήρη ανικανότητα. Ωστόσο, το πρόβλημα συνήθως δεν αναφέρεται στον ιατρό κυρίως για λόγους ντροπής. Έτσι, με το χρόνο επιδεινώνεται και τελικά φθάνει να συνοδεύεται από τάση κοινωνικής απομόνωσης και κατάθλιψης.
Αιτιολογικά η στυτική δυσλειτουργία μπορεί να είναι αμιγώς ψυχολογική ή να ξεκινά από οργανική βάση και να προστίθεται και ο ψυχολογικός παράγοντας, αφού η εμφάνισή της οδηγεί σε ένα φαύλο κύκλο σεξουαλικής αποτυχίας. Στα μεγαλύτερα άτομα η αιτιολογία είναι συνήθως πολυπαραγοντική και μπορεί να περιλαμβάνει το σακχαρώδη διαβήτη, καρδιοαγγειακά προβλήματα, χειρουργικές επεμβάσεις για καρκίνο προστάτη ή ουροδόχου κύστης, νευρολογικές παθήσεις, φάρμακα όπως τα ψυχοφάρμακα και κάποια καρδιολογικά και ορμονικές διαταραχές. Στα νεότερης ηλικίας άτομα προεξάρχουν οι ψυχολογικοί παράγοντες και οι χρόνιες προστατίτιδες.
Η διάγνωση της αιτιολογίας της διαταραχής μπορεί να γίνει από τον ανδρολόγο και στηρίζεται στο ιστορικό, την εξέταση, ένα βασικό αιματολογικό, ορμονικό και καρδιολογικό έλεγχο και σε δυσκολότερες περιπτώσεις με τη χρήση του έγχρωμου Triplex πέους, που ελέγχει την αγγειακή φάση της στύσης. Η ψυχολογική υποστήριξη του ασθενούς είναι πάντα απαραίτητη. Επίσης, η βελτίωση του τρόπου ζωής με περισσότερη άσκηση, διακοπή καπνίσματος και βελτίωση της διατροφής μπορεί ενίοτε να έχει εντυπωσιακά αποτελέσματα.
Οι τρόποι αντιμετώπισης που μπορούν να λύσουν το πρόβλημα περιλαμβάνουν:
Φάρμακα από το στόμα, που βελτιώνουν την κυκλοφορία του αίματος στο πέος και σε συνδυασμό με σεξουαλική διέγερση ενισχύουν τη στύση. Ωστόσο, δεν είναι αποτελεσματικά στο 30% των περιπτώσεων, ιδιαίτερα σε ασθενείς με νευρολογική βλάβη, σοβαρή αγγειοπάθεια και σ’ αυτούς που υποβλήθηκαν σε ριζική προστατεκτομή. Επίσης, σε κάποιες συνυπάρχουσες παθήσεις η χρήση τους αντενδείκνυται.
Η ένεση φαρμάκου με βελόνα στα σηραγγώδη σώματα του πέους προκαλεί στύση σε αρκετούς ασθενείς. Ωστόσο, μπορεί να προκληθεί πόνος, αιματώματα, πριαπισμός (παρατεταμένη επώδυνη στύση) και μακροπρόθεσμα σκλήρυνση των σηραγγωδών σωμάτων. Επιπλέον, η αποτελεσματικότητα των ενέσεων μειώνεται με την πάροδο του χρόνου.
Η τοποθέτηση πεϊκής πρόθεσης χειρουργικά αποτελεί την πλέον αποτελεσματική, μόνιμη και ασφαλή θεραπεία για τους ασθενείς που δεν ανταποκρίνονται στα φάρμακα ή έχουν σοβαρές παρενέργειες ή δεν τα επιθυμούν. Η πεϊκή πρόθεση είναι ένα υδραυλικό εμφύτευμα, που τοποθετείται με απλή επέμβαση διάρκειας περίπου μίας ώρας και νοσηλείας μίας ημέρας. Η τομή είναι μικρή, αόρατη στην κάτω επιφάνεια του πέους και το υλικό δεν γίνεται αντιληπτό, ούτε καν από τη σύντροφο την ώρα της επαφής.
Πρόσφατη κλινική μελέτη απέδειξε ότι η τοποθέτηση πεϊκών προθέσεων είχε ως αποτέλεσμα την πολύ μεγαλύτερη ικανοποίηση των ανδρών (93%) σε σύγκριση με τα φάρμακα (51%) και τις ενέσεις στο πέος (40%). Επιπρόσθετα, κλινική μελέτη σε 90 δικά μου περιστατικά δημοσιευμένη στο έγκριτο επιστημονικό περιοδικό “The journal of sexual medicine” ανέδειξε πλήρη συσχέτιση της σεξουαλικής ικανοποίησης του πάσχοντος μετά την τοποθέτηση της πρόθεσης με τη σεξουαλική ικανοποίηση της συντρόφου του.
Η υπεροχή της πεϊκής πρόθεσης σχετίζεται με το ότι είναι η μοναδική θεραπεία που επιτρέπει την αυθόρμητη σεξουαλική επαφή οποιαδήποτε στιγμή, καθώς η στύση επιτυγχάνεται μέσα σε δευτερόλεπτα χωρίς να απαιτείται ΄΄προετοιμασία΄΄ ή να υπάρχει πιθανότητα αποτυχίας (όπως με τα χάπια και τις ενέσεις), ενώ η στύση διατηρείται για όσο διάστημα επιθυμεί ο άνδρας. Ακόμη, αίσθηση/εκσπερμάτιση και οργασμός γίνονται φυσιολογικά.
Η πρόθεση αποτελείται από τρία τμήματα. Τους δύο κυλίνδρους (cylinders), που τοποθετούνται μέσα στα σηραγγώδη σώματα, που είναι οι δύο στυτικές μονάδες του πέους, την αντλία (pump), που τοποθετείται μέσα στο όσχεο και το ντεπόζιτο (Reservoir), που τοποθετείται πλαγίως της ουροδόχου κύστης. Όλα τα τμήματα αυτά τοποθετούνται στη θέση τους από μια μικρή τομή, που γίνεται στην κάτω επιφάνεια του πέους, στο όριο με το όσχεο ακόμη και υπό ραχιαία αναισθησία (μόνο από τη μέση και κάτω).
Τίποτε δεν είναι ορατό εξωτερικά και μόνο η αντλία ψηλαφιέται από τον ασθενή στο όσχεο, όπως ψηλαφά τους όρχεις του. Η λειτουργία της πρόθεσης είναι καθαρά υδραυλική. Για την πλήρωση των κυλίνδρων με το νερό που υπάρχει μέσα στο ντεπόζιτο και, συνεπώς, το φούσκωμα των κυλίνδρων και την επίτευξη στύσης, αρκεί να πιέσει κανείς σαν να φουσκώνει ένα πιεσόμετρο το κάτω στρογγυλό μέρος της αντλίας. Η στύση που επιτυγχάνεται είναι πολύ σκληρή, ο οργασμός, η ηδονή και η εκσπερμάτιση είναι φυσιολογικές, όπως και κατά την σεξουαλική πράξη χωρίς τη συσκευή. Η πρόθεση απενεργοποιείται, όταν ο ασθενής το επιθυμεί. Αυτό γίνεται πιέζοντας παρατεταμένα το κάτω μέρος της αντλίας, με αποτέλεσμα το νερό από τους κυλίνδρους να επανέρχεται στο ντεπόζιτο και το πέος να πέφτει.
Η επέμβαση είναι πάντα αποτελεσματική και ασφαλής και δίνει στον ασθενή τη δυνατότητα να αποκτήσει, πλήρως, τη χαμένη δραστηριότητά του. Το υλικό γίνεται πάντα δεκτό από τον οργανισμό και έτσι δεν τίθεται θέμα απόρριψης. Η διάρκεια ζωής του είναι απεριόριστη, αλλά εάν υποστεί βλάβη αντικαθίσταται άμεσα με τον ίδιο τρόπο που τοποθετήθηκε, αφού καλύπτεται από εγγύηση εφόρου ζωής. Σε πολύ σπάνιες περιπτώσεις αφού το υλικό καλύπτεται από αντιβιοτικό κάλυμμα, αν υποστεί επιμόλυνση, κάτι που συνήθως συμβαίνει μέσα στις πρώτες 2 εβδομάδες από την τοποθέτησή του, το αφαιρούμε και επανατοποθετούμε καινούργιο μετά 4 μήνες από την αφαίρεση, που και πάλι καλύπτεται από την εγγύηση της εταιρείας. Έτσι λοιπόν, τα προβλήματα είναι πρακτικά ανύπαρκτα και σίγουρα το όφελος από την επέμβαση πολύ μεγάλο.
Κάμψη πέους – Ένα συχνό βασανιστικό πρόβλημα
 Με τον όρο κάμψη πέους εννοούμε το «στράβωμα» που μπορεί να υπάρχει στο σώμα του πέους ανέκαθεν από τη γέννηση, οπότε μιλάμε για συγγενή κάμψη ή αυτό που εμφανίζεται αργότερα στην ενήλικη ζωή, οπότε μιλάμε για επίκτητη κάμψη. Η κάμψη μπορεί να γίνεται προς οποιαδήποτε κατεύθυνση, δηλαδή προς τα πάνω ή προς τα κάτω ή προς τα δεξιά ή αριστερά. Συχνά συνυπάρχουν και συνδυασμοί των προαναφερθέντων κάμψεων. Η κάμψη επίσης μπορεί να αφορά το πρόσθιο ή το οπίσθιο μισό του σώματος του πέους. Τέλος, μπορεί να είναι μικρή ή μεγάλη, οπότε μπορεί να φθάνει ή και να ξεπερνά τις 90 μοίρες, κάνοντας πρακτικά αδύνατη την κολπική διείσδυση. Σπανιότερα, μπορεί να συνυπάρχει με στένωση του σώματος του πέους, οπότε το πέος σε στύση παίρνει τη μορφή της κλεψύδρας.
Με τον όρο κάμψη πέους εννοούμε το «στράβωμα» που μπορεί να υπάρχει στο σώμα του πέους ανέκαθεν από τη γέννηση, οπότε μιλάμε για συγγενή κάμψη ή αυτό που εμφανίζεται αργότερα στην ενήλικη ζωή, οπότε μιλάμε για επίκτητη κάμψη. Η κάμψη μπορεί να γίνεται προς οποιαδήποτε κατεύθυνση, δηλαδή προς τα πάνω ή προς τα κάτω ή προς τα δεξιά ή αριστερά. Συχνά συνυπάρχουν και συνδυασμοί των προαναφερθέντων κάμψεων. Η κάμψη επίσης μπορεί να αφορά το πρόσθιο ή το οπίσθιο μισό του σώματος του πέους. Τέλος, μπορεί να είναι μικρή ή μεγάλη, οπότε μπορεί να φθάνει ή και να ξεπερνά τις 90 μοίρες, κάνοντας πρακτικά αδύνατη την κολπική διείσδυση. Σπανιότερα, μπορεί να συνυπάρχει με στένωση του σώματος του πέους, οπότε το πέος σε στύση παίρνει τη μορφή της κλεψύδρας.

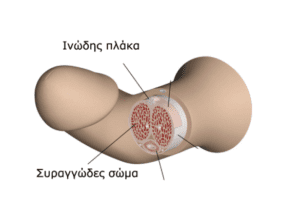
Η συγγενής κάμψη μπορεί να οφείλεται σε ινώδεις χορδές που βρίσκονται κάτω από το δέρμα του σώματος του πέους, μια κατάσταση που συχνά συνοδεύει τη χαμηλότερη θέση στο σώμα του πέους, του στομίου της ουρήθρας και λέγεται υποσπαδίας. Άλλες φορές, σπανιότερα, μπορεί να υπάρχει δυσαναλογία μεγέθους των σηραγγωδών σωμάτων, δηλαδή των βασικών στυτικών μονάδων του πέους, οπότε το σώμα του πέους κάμπτεται προς το κοντότερο σηραγγώδες.
Η επίκτητη κάμψη οφείλεται στην πάχυνση και σκλήρυνση και, ενίοτε, κάλυψη με ασβεστούχα άλατα ενός τμήματος του ινώδη χιτώνα που περιβάλλει εξωτερικά τα σηραγγώδη σώματα, με αποτέλεσμα τη δημιουργία μιας σκληρής πλάκας με άλλοτε άλλη έκταση, που ο πάσχων μπορεί εύκολα να ψηλαφίσει. Η κατάσταση αυτή ονομάζεται νόσος Peyronie από το όνομα του Γάλλου γιατρού, που την ανακάλυψε. Η πάθηση αυτή είναι μια αγνώστου αιτιολογίας νόσος. Καμιά φορά αναφέρεται κλειστός τραυματισμός του πέους κατά τη στύση, αλλά τις περισσότερες φορές το ιστορικό είναι καθαρό. Η κατάσταση αυτή δεν είναι καρκίνος. Η σκληρή πλάκα κατά τη στύση τραβά και δεν αφήνει να διασταλούν και να τεντωθούν σωστά τα σηραγγώδη σώματα του πέους, με συνέπεια να προκαλείται κάμψη και γωνίωσή του, το μέγεθος της οποίας εξαρτάται από την έκταση και τη θέση της πλάκας.
Καμιά φορά μπορεί να υπάρχουν και περισσότερες πλάκες και το τελικό αποτέλεσμα να είναι η συνισταμένη κάμψη όλων αυτών. Η πλάκα Peyronie κατά την αρχική της εμφάνιση και επέκταση μπορεί να συνοδεύεται από πόνο ενδεικτικό της οξείας φάσης. Με την πάροδο του χρόνου ο πόνος φεύγει και μένει μόνο η κάμψη. Η οξεία φάση της νόσου, που χαρακτηρίζεται από την εγκατάσταση και αύξηση της πλάκας, μπορεί να διαρκεί ως και 6 μήνες. Μετά από αυτή την περίοδο η πλάκα και άρα και η κάμψη σταθεροποιείται. Μερικές φορές, αλλά όχι συχνά είναι δυνατόν η πλάκα να υποχωρήσει από μόνη της και η κατάσταση να βελτιωθεί.
Η κάμψη του πέους συχνά προκαλεί έντονο ψυχολογικό πρόβλημα, αλλά ενίοτε και λειτουργικό κατά την κολπική διείσδυση, όταν είναι μεγάλη. Ο πόνος κατά τη στύση και επαφή μπορεί να είναι σημαντικό πρόβλημα. Τέλος, η κατάσταση αυτή μπορεί να προκαλέσει για ψυχολογικούς και ανατομικούς λόγους στυτική δυσλειτουργία, ιδίως αν προϋπάρχουν και άλλοι λόγοι γι’ αυτήν, όπως ο διαβήτης, η αθηροσκλήρωση, ηρεμιστικά ή αντιυπερτασικά φάρμακα και νευρολογικές παθήσεις.
Η διάγνωση γίνεται πολύ εύκολα από το ιστορικό και τη ψηλάφηση της πλάκας, ενώ το υπερηχογράφημα πέους μπορεί να επιβεβαιώσει την εναπόθεση αλάτων ασβεστίου εντός της πλάκας. Σε περίπτωση μεγάλης κάμψης με στυτική διαταραχή, καλό είναι να γίνεται έλεγχος της αιμάτωσης του πέους με τη βοήθεια έγχρωμου Doppler.
Για τη συντηρητική αντιμετώπισή των κάμψεων έχουν δοκιμασθεί κατά περιόδους διάφορα φαρμακευτικά σκευάσματα, όπως χορήγηση βιταμίνης E ως αντιοξειδωτικής ουσίας, κολχικίνης και ταμοξιφαίνης από το στόμα και ενδοπεϊκές ενέσεις κολλαγενάσης, κορτικοστεροειδών και ιντερφερόνης στην ινώδη πλάκα. Η φαρμακευτική αντιμετώπιση δεν είναι συνήθως αποτελεσματική. Ωστόσο, επειδή η νόσος μερικές φορές αυτοθεραπεύεται, αλλά και επειδή η χειρουργική διόρθωση της κάμψης, όταν επιλέγεται πρέπει να γίνεται μετά την αποδρομή της οξείας φάσης και τη σταθεροποίηση της κάμψης, δηλαδή τουλάχιστον 6 μήνες μετά την εμφάνισή της, στο διάστημα αυτό μπορεί ο πάσχων να λάβει φαρμακευτική θεραπεία.
Τα φάρμακα, που βιβλιογραφικά, αλλά και από την εμπειρία χρησιμοποιούνται συχνότερα είναι το Potaba, η ταμοξιφαίνη και βιταμίνη Ε. Προσοχή χρειάζεται κατά την άντληση πληροφοριών, συνήθως, από το διαδίκτυο: να μην παρασύρεται κανένας από προτεινόμενες θεραπείες με φρούδα και ενίοτε επικίνδυνα αποτελέσματα. Γι’ αυτό το λόγο, η εξέταση και η επιλογή θεραπείας πρέπει να γίνεται πάντα σε συνεργασία με τον ειδικό ανδρολόγο.
Η πλέον αποτελεσματική θεραπεία για τη διόρθωση της κάμψης του πέους είναι η χειρουργική. Υπάρχουν τρεις κατηγορίες τεχνικών με τις τροποποιήσεις τους. Το ποια κατηγορία θα επιλεγεί εξαρτάται από ανατομικές παραμέτρους, δηλαδή το μήκος του πέους σε στύση και το μέγεθος της κάμψης, την παρουσία ή όχι και τη βαρύτητα τυχόν συνυπάρχουσας στυτικής δυσλειτουργίας, την επιθυμία του ασθενούς και την εμπειρία του γιατρού.
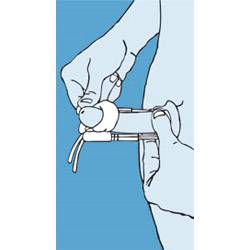
Στην πρώτη κατηγορία τεχνικών ανήκουν οι τεχνικές συρρίκνωσης των σηραγγωδών σωμάτων με η χωρίς αφαίρεση «παραθύρων» ινώδους χιτώνα, από την αντίθετη πλευρά της κάμψης με την τοποθέτηση μόνιμων ραμμάτων. Αυτό δημιουργεί μια αντίθετη κάμψη, που αντιρροπίζει την υπάρχουσα και έτσι το πέος ευθειάζεται. Ο έλεγχος της υπάρχουσας κάμψης και της αντιρρόπησης ελέγχεται πολλές φορές κατά τη διάρκεια της επέμβασης με πρόκληση τεχνητής στύσης, ώσπου να επιτευχθεί το επιθυμητό αποτέλεσμα. Οι τεχνικές αυτές είναι αποτελεσματικές, εύκολες, γρήγορες, μπορεί να γίνουν με ραχιαία αναισθησία και η διάρκεια νοσηλείας είναι μιας ημέρας.
Δεν επηρεάζουν τη στύση και δεν έχουν ιδιαίτερες επιπλοκές. Δεν χρειάζεται αφαίρεση ραμμάτων και ο ασθενής μπορεί σε δυο-τρεις ημέρες να επανέλθει πλήρως στη δραστηριότητά του. Σε επαφή μπορεί να έλθει μετά από ένα μήνα. Πολλοί ασθενείς, φοβούνται, ότι λόγω της συρρίκνωσης θα έχουν επιπρόσθετη απώλεια μήκους του πέους. Αυτό δεν είναι πραγματικό, γιατί το μήκος έχει ήδη χαθεί από την κάμψη της νόσου και όχι από την επέμβαση με την οποία το πέος ευθειάζεται.
Στη δεύτερη κατηγορία επεμβάσεων ανήκουν αυτές με την αφαίρεση ή τη διατομή της πλάκας Peyronie και την κάλυψη του χάσματος του ινώδους χιτώνα, που δημιουργείται, με μόσχευμα. Η διατομή της πλάκας σε σχήμα Η οδηγεί σε χαλάρωση του τραβήγματος των σηραγγωδών σωμάτων κατά τη στύση και συνεπώς αποδρομή της κάμψης. H τεχνική αυτή έχει το πλεονέκτημα της ευκολότερης διεκπεραίωσης από την πλήρη αφαίρεση της πλάκας με το ίδιο καλό αποτέλεσμα και λιγότερες επιπλοκές.
Διάφορα μοσχεύματα χρησιμοποιούνται για την επικάλυψη του χάσματος. Τα προβλήματα με αυτά τα μοσχεύματα, είτε προέρχονται από τον ίδιο ασθενή, όπως φλεβικά μοσχεύματα από τα πόδια, είτε από ζώα, όπως το βόειο περικάρδιο, είτε είναι συνθετικά, σχετίζονται με τη σημαντική επιμήκυνση του χρόνου και άρα επιβάρυνση της επέμβασης, με το σημαντικά υψηλότερο κόστος και με την ενασχόληση του ανδρολόγου με ιστούς, που δεν είναι εξοικειωμένος.
Μια πρωτοπορία που εφαρμόσαμε με τους συνεργάτες μου, σε αυτόν τον τομέα, είναι η κάλυψη του κενού που δημιουργείται από την ολικού πάχους τομή της πλάκας με ελεύθερο μόσχευμα, που παίρνουμε από την ακροποσθία του ασθενούς. Το ακροποσθιακό μόσχευμα είναι φθηνό, εύκολο, γρήγορο, γνωστό στον ουρολόγο και δεν έχει τα μειονεκτήματα των δερματικών μοσχευμάτων, που είναι η ρίκνωση του μοσχεύματος και το «μπαλόνιασμα» στην περιοχή τοποθέτησής του, με συνέπεια δυσμορφία.
Το πλεονέκτημα των επεμβάσεων αυτής της κατηγορίας είναι ότι το πέος «αποσυρρικνώνεται» και ευθειάζεται, αποκτώντας το αρχικό του μήκος. Ωστόσο, οι επεμβάσεις αυτές είναι ακριβότερες, δυσκολότερες, διαρκούν δυο-τρεις ώρες, απαιτούν γενική αναισθησία και νοσηλεία τριών-τεσσάρων ημερών. Περιτομή γίνεται πάντοτε. Η επαφή επιτρέπεται σε ενάμιση-δύο μήνες. Κάποιες επιπλοκές, που ενίοτε μπορεί να συμβούν περιλαμβάνουν τη μείωση της αισθητικότητας της βαλάνου και την εμφάνιση ή την επιδείνωση προϋπάρχουσας στυτικής δυσλειτουργίας.
Για τους λόγους αυτούς, οι επεμβάσεις αυτές προτείνονται σε ασθενείς με σχετικά μικρό πέος, μεγάλη κάμψη και παραμόρφωση πέους τύπου κλεψύδρας. Η χρήση ελκτικής συσκευής μετά την πλήρη επούλωση μπορεί να βοηθήσει στην πλήρη αποκατάσταση του μήκους του πέους.
 Τέλος, στην τρίτη κατηγορία τεχνικών, σε περιπτώσεις συνύπαρξης σοβαρής στυτικής δυσλειτουργίας και κάμψης πέους, η τοποθέτηση πεϊκής πρόθεσης μπορεί από μόνη της ή με την εφαρμογή του κατάλληλου μηχανικού χειρισμού ρήξης της πλάκας (modeling) να διορθώσει και τις δύο καταστάσεις με άριστα αποτελέσματα. Δεν υπάρχουν πρόσθετα προβλήματα στη λειτουργία της πρόθεσης από την προϋπάρχουσα κάμψη, αν και καμιά φορά η έντονη ίνωση, λόγω Peyronie μπορεί να μας αναγκάσει στη χρήση μικρότερης πρόθεσης. Ωστόσο, η επέμβαση είναι πάντα επιτυχής και λύνει πλήρως και τα δύο προβλήματα του ασθενούς, με αποτέλεσμα να αποκτά και πάλι πλήρη σεξουαλική επάρκεια.
Τέλος, στην τρίτη κατηγορία τεχνικών, σε περιπτώσεις συνύπαρξης σοβαρής στυτικής δυσλειτουργίας και κάμψης πέους, η τοποθέτηση πεϊκής πρόθεσης μπορεί από μόνη της ή με την εφαρμογή του κατάλληλου μηχανικού χειρισμού ρήξης της πλάκας (modeling) να διορθώσει και τις δύο καταστάσεις με άριστα αποτελέσματα. Δεν υπάρχουν πρόσθετα προβλήματα στη λειτουργία της πρόθεσης από την προϋπάρχουσα κάμψη, αν και καμιά φορά η έντονη ίνωση, λόγω Peyronie μπορεί να μας αναγκάσει στη χρήση μικρότερης πρόθεσης. Ωστόσο, η επέμβαση είναι πάντα επιτυχής και λύνει πλήρως και τα δύο προβλήματα του ασθενούς, με αποτέλεσμα να αποκτά και πάλι πλήρη σεξουαλική επάρκεια.
Μήπως οι ενδείξεις για τη θεραπεία της κιρσοκήλης πρέπει να διευρυνθούν;
 Κιρσοκήλη είναι η παθολογική διάταση του φλεβικού πλέγματος του όρχεως, το οποίο υπάρχει μέσα στο σπερματικό τόνο, ο οποίος τόνος είναι ο μίσχος από τον οποίο ο όρχις κρέμεται μέσα στον οσχεϊκό σάκο. Η διάταση αυτή οφείλεται σε παλινδρόμηση του αίματος, το οποίο οδεύει φυσιολογικά από τον όρχι προς την κεντρική φλέβα αποχέτευσης, που είναι η έσω σπερματική, εξαιτίας μιας εκ γενετής έλλειψης ή ανεπάρκειας των βαλβίδων, που φυσιολογικά υπάρχουν μέσα στις ορχικές φλέβες και επιτρέπουν τη μονόδρομη ροή του αίματος του όρχεως προς την κεντρική φλέβα αποχέτευσης. Η παλινδρόμηση του αίματος αυξάνεται με την ορθοστασία και την έντονη κόπωση, αφού η πίεση που δημιουργείται μέσα στην κοιλιά προστίθεται στη βαρύτητα, με συνέπεια μεγαλύτερη διάταση των φλεβών και συνεπώς μεγαλύτερη κιρσοκήλη.
Κιρσοκήλη είναι η παθολογική διάταση του φλεβικού πλέγματος του όρχεως, το οποίο υπάρχει μέσα στο σπερματικό τόνο, ο οποίος τόνος είναι ο μίσχος από τον οποίο ο όρχις κρέμεται μέσα στον οσχεϊκό σάκο. Η διάταση αυτή οφείλεται σε παλινδρόμηση του αίματος, το οποίο οδεύει φυσιολογικά από τον όρχι προς την κεντρική φλέβα αποχέτευσης, που είναι η έσω σπερματική, εξαιτίας μιας εκ γενετής έλλειψης ή ανεπάρκειας των βαλβίδων, που φυσιολογικά υπάρχουν μέσα στις ορχικές φλέβες και επιτρέπουν τη μονόδρομη ροή του αίματος του όρχεως προς την κεντρική φλέβα αποχέτευσης. Η παλινδρόμηση του αίματος αυξάνεται με την ορθοστασία και την έντονη κόπωση, αφού η πίεση που δημιουργείται μέσα στην κοιλιά προστίθεται στη βαρύτητα, με συνέπεια μεγαλύτερη διάταση των φλεβών και συνεπώς μεγαλύτερη κιρσοκήλη.
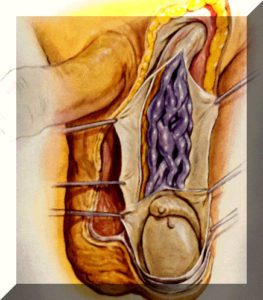
Το φλεβικό πλέγμα, που υπάρχει στον κάθε όρχι όντας περιελισσόμενο λειτουργεί σαν ανταλλακτήρας θερμότητας με το περιβάλλον όπως μια αερόψυκτη μηχανή, με σκοπό οι όρχεις να διατηρούν θερμοκρασία τουλάχιστον ένα βαθμό κελσίου χαμηλότερη από τη θερμοκρασία μέσα στην κοιλιά. Γι’ αυτό το λόγο εξάλλου βρίσκονται και έξω από την κοιλιά. Η δημιουργία κιρσοκήλης έστω και μόνο στον ένα όρχι βλάπτει αυτόν το θερμορυθμιστικό μηχανισμό, με συνέπεια διαταραχή της παραγωγής σπερματοζωαρίων και κατ’ επέκταση της γονιμότητας. Ακόμη, σε ασθενείς με κιρσοκήλη λόγω της στάσης του φλεβικού αίματος του όρχεως μέσα στις φλέβες αποχέτευσης παράγονται ελεύθερες ρίζες οξυγόνου, που είναι ιδιαίτερα βλαπτικές για τα σπερματοζωάρια.
Η επίπτωση της κιρσοκήλης στο γενικό πληθυσμό κυμαίνεται από 4,4-22,6%, ενώ στους υπογόνιμους άνδρες από 21-41% στην πρωτοπαθή υπογονιμότητα (όταν δηλαδή δεν έχουν κάνει κανένα παιδί) και 75-81% στην δευτεροπαθή. Στην πλειοψηφία των περιπτώσεων (90%,) η κιρσοκήλη εμφανίζεται αριστερά, στο 30-50% αμφοτερόπλευρα και μόνο στη δεξιά πλευρά στο 2%.
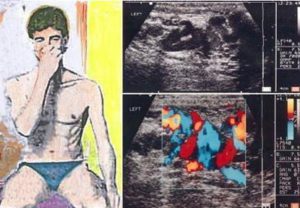
Η διάγνωση της κιρσοκήλης γίνεται με την ψηλάφηση των διευρυμένων φλεβών του οσχέου με τον ασθενή σε όρθια θέση. Σε μικρού βαθμού κιρσοκήλη που οι φλέβες δεν είναι εύκολα ψηλαφητές και ορατές, ζητούμε από τον ασθενή να σφιχτεί με κλειστό το στόμα (δοκιμασία Valsalva), οπότε έχουμε πλήρωση των φλεβών με αίμα, με αποτέλεσμα να ψηλαφιούνται.
Στις υποκλινικές μορφές της νόσου (μη ψηλαφητές ακόμη και με την προαναφερόμενη δοκιμασία), διαγνωστικό εργαλείο είναι το υπερηχογράφημα του οσχέου και το έγχρωμο Doppler υπερηχογράφημα. Κατά την εξέταση αυτή, διάταση των σπερματικών φλεβών περισσότερο από 3,5mm με ταυτόχρονη αντιστροφή της φλεβικής ροής κατά τη δοκιμασία Valsalva βάζουν τη διάγνωση. Η εξέταση αυτή πρέπει να γίνεται και στις κιρσοκήλες που ψηλαφιούνται, ώστε να επιβεβαιώνεται η διάγνωση και να καθορίζεται ο βαθμός της κιρσοκήλης.
Η κυριότερη ένδειξη θεραπείας της κιρσοκήλης είναι η υπογονιμότητα. Στο σημείο αυτό μπορεί να δημιουργηθεί μεγάλη σύγχυση και άγχος στους πάσχοντες για τον εξής λόγο: Η ένδειξη, που βάζει η Ευρωπαϊκή και Αμερικανική Ουρολογική Εταιρεία για τη θεραπεία της κιρσοκήλης, αφορά άνδρες σε ζευγάρια που δεν έχουν κάνει παιδί, παρά τις τακτικές επαφές για ένα χρόνο και ο άνδρας έχει κλινική (ψηλαφητή) κιρσοκήλη και διαταραγμένο σπερμοδιάγραμμα. Όμως, ακόμη και τότε το ζευγάρι πρέπει να γνωρίζει ότι, ναι μεν, οι πιθανότητες τεκνοποίησης φαίνεται να αυξάνονται, αλλά αυτό δε σημαίνει ότι το συγκεκριμένο ζευγάρι θα κάνει οπωσδήποτε παιδί, πράγμα που είναι και το τελικό ζητούμενο, ακόμη και παρά τη συνήθη βελτίωση του σπερμοδιαγράμματος, πράγμα που και αυτό με τη σειρά του δεν είναι πάντοτε σίγουρο ότι θα συμβεί, χωρίς αυτό να σημαίνει ότι η θεραπεία δεν έγινε σωστά.
Γίνεται λοιπόν προφανές ότι, όταν η διάγνωση της κιρσοκήλης γίνεται με πρωτοβουλία ελέγχου από τον πάσχοντα, ορμώμενος συνήθως από έρευνα στο διαδίκτυο ή όταν είναι τυχαίο εύρημα κατά την εξέταση από τον ουρολόγο, όπου ο πάσχων πήγε για άλλη αιτία, δημιουργείται το ερώτημα του αν πρέπει να αντιμετωπισθεί άμεσα ή όχι, αφού δεν ετέθη ποτέ θέμα τεκνοποίησης. Η παρουσία ενός φυσιολογικού σπερμοδιαγράμματος καθησυχάζει συνήθως τον πάσχοντα, αλλά οι αμφιβολίες για το αν μελλοντικά αναπτυχθεί διαταραχή σε αυτό ή αν υπάρχει περίπτωση παρά το φυσιολογικό σπερμοδιάγραμμα να υπάρχει δυσκολία τεκνοποίησης υφίστανται ως βασανιστικά ερωτηματικά, αφού προς το παρόν δεν μπορούν να απαντηθούν. Όλα αυτά προκύπτουν από το γεγονός ότι το ζητούμενο, πάντοτε, είναι η τεκνοποίηση και τίποτε άλλο.
Ένα άλλο σημαντικό ερώτημα, που προκύπτει ακόμη για την κιρσοκήλη, είναι εάν η μόνη ένδειξη θεραπείας της είναι αυτή που προαναφέρθηκε στις οδηγίες της Ευρωπαϊκής και Αμερικανικής Ουρολογικής Εταιρείας ή υπάρχουν ενδείξεις ότι η θεραπεία της βοηθά και σε άλλους τομείς. Τέτοιες ενδείξεις φαίνεται ότι υπάρχουν πράγματι και, παρόλο που δεν έχουν τεκμηριωθεί ακόμη επαρκώς, ώστε να περάσουν στις οδηγίες των δύο επιστημονικών εταιρειών, η έρευνα προς αυτήν την κατεύθυνση συνεχίζεται.
Πάντως, ούτως ή άλλως, η τεκμηρίωση αυτή δεν αφορά την ασφάλεια της θεραπείας, αφού αυτή είναι δεδομένη ήδη, αλλά μόνο την αποτελεσματικότητά της. Συνεπώς και με απλά λόγια, αφού η θεραπεία της κιρσοκήλης είναι απλή, γρήγορη, εύκολη, χωρίς επιπλοκές και πιθανότητα υποτροπής, θα μπορούσε να εφαρμοσθεί επιπλέον της κλασσικής ένδειξης, για να αποφευχθούν ή να βελτιωθούν οι παρακάτω περιπτώσεις:
- Αζωοσπερμία
Με τον όρο αυτό εννοούμε την απουσία σπερματοζωαρίων στο σπέρμα, διάγνωση, που τίθεται με το σπερμοδιάγραμμα. Η κατάσταση αυτή είναι η μόνη που σχετίζεται με απόλυτη στειρότητα από την πλευρά του άνδρα και, συνεπώς, με την πλήρη αδυναμία τεκνοποίησης δια της φυσιολογικής οδού. Οποιαδήποτε άλλη αδυναμία του σπέρματος, όπως αντικατοπτρίζεται στο σπερμοδιάγραμμα δεν αποκλείει την τεκνοποίηση δια της φυσιολογικής οδού, αλλά απλώς μειώνει τις πιθανότητες για αυτό, ανάλογα με τη σοβαρότητά της.
Η επικρατούσα άποψη μέχρι σήμερα είναι ότι, αφού σε περιπτώσεις αζωοσπερμίας το ζευγάρι θα πάει έτσι και αλλιώς για εξωσωματική γονιμοποίηση, δεν χρειάζεται να αντιμετωπισθεί πιθανή συνυπάρχουσα κιρσοκήλη του άνδρα. Ωστόσο, σήμερα υπάρχουν δεδομένα ότι η διόρθωση της κιρσοκήλης του άνδρα πριν την εξωσωματική γονιμοποίηση αυξάνει την πιθανότητα ανεύρεσης σπερματοζωαρίων με τη βιοψία όρχεων, βελτιώνει τα ποσοστά εγκυμοσύνης και γεννήσεων και μειώνει τα ποσοστά αυτόματων αποβολών.
2. Προοδευτική ορχική βλάβη
Η σημαντικά μεγαλύτερη συχνότητα της κιρσοκήλης σε ασθενείς με δευτεροπαθή υπογονιμότητα σε σχέση με αυτούς με πρωτοπαθή ενισχύει την άποψη της προοδευτικής με το χρόνο ορχικής βλάβης από την κιρσοκήλη. Υπάρχουν αναφορές για προοδευτική επιδείνωση της εικόνας του σπερμοδιαγράμματος και των επιπέδων τεστοστερόνης του αίματος σε ασθενείς με κιρσοκήλη, οι οποίοι δεν έχουν υποβληθεί σε χειρουργική αποκατάσταση της νόσου. Νεότερα δεδομένα μάς δείχνουν ότι το 87,5% των ασθενών με ορχική δυσλειτουργία και το 20% των ανδρών με φυσιολογικό σπερμοδιάγραμμα και κιρσοκήλη παρουσίασαν προοδευτική επιδείνωση του σπέρματος μέσα σε διάστημα 63,2 μηνών.
3. Πόνος
Η επίπτωση του πόνου στους όρχεις σε ασθενείς με κιρσοκήλη κυμαίνεται από 2-14%. Προδιαθεσικοί παράγοντες για την εμφάνιση ορχικού άλγους σε ασθενείς με κιρσοκήλη με φυσιολογικό σπερμοδιάγραμμα αποτελούν:
- η θερμοκρασία του οσχέου
- η συχνότητα της παλίνδρομης ροής
- η χαμηλότερη σωματική μάζα του ασθενή
- η απόσταση της νεφρικής πύλης από το όσχεο (όσο μεγαλύτερη η διαδρομή της παλινδρόμησης, τόσο χειρότερα).
Μάλιστα οι τρεις τελευταίοι παράγοντες είναι στατιστικά μεγαλύτεροι σε αυτούς με έντονο άλγος, σε σχέση με αυτούς με ήπιο και μέτριο άλγος. Η διόρθωση της κιρσοκήλης ανακουφίζει το ορχικό άλγος στο 75% των περιπτώσεων.
4. Μείωση της παραγωγής τεστοστερόνης
Υπάρχουν αντικρουόμενες απόψεις για το κατά πόσο η διόρθωση της κιρσοκήλης βελτιώνει την παραγωγή τεστοστερόνης από τους όρχεις, που έχει ήδη μειωθεί λόγω αυτής.
5. Βλάβη του γενετικού υλικού DNA των σπερματοζωαρίων
Η βλάβη του DNA των σπερματοζωαρίων σχετίζεται με χαμηλότερα ποσοστά φυσιολογικών εγκυμοσυνών, μετά από σπερματέγχυση, μικρογονιμοποίηση (ICSI) και κλασική εξωσωματική γονιμοποίηση(IVF). Η κιρσοκήλη σχετίζεται με βλάβη του DNA των σπερματοζωαρίων, πιθανώς οφειλόμενη σε οξειδωτικό stress (βλάβη των σπερματοζωαρίων από τις ελεύθερες ρίζες οξυγόνου).
Η κιρσοκήλη προκαλεί δημιουργία οξειδωτικού stress ακόμα και σε γόνιμους άνδρες με φυσιολογικό σπέρμα. Έτσι, γίνεται κατανοητό ότι υπάρχει ένα σκαλοπάτι οξειδωτικού stress, πέραν του οποίου η γονιμότητα επηρεάζεται. Η αποκατάσταση της κιρσοκήλης βελτιώνει σημαντικά το ποσοστό των σπερματοζωαρίων με βλάβη στο DNA τους.
6. Υπογονιμότητα σε φυσιολογικό ζευγάρι
Υπάρχουν περιπτώσεις ζευγαριών με υπογονιμότητα, όπου η γυναίκα είναι απόλυτα φυσιολογική και ο άνδρας έχει κιρσοκήλη και φυσιολογικά σπερμοδιαγράμματα. Σε αυτές τις περιπτώσεις, με βάση τα προαναφερθέντα, η κιρσοκήλη μπορεί να επηρεάζει το μικροπεριβάλλον των σπερματοζωαρίων, χωρίς να δίνει αλλοιώσεις στις παραμέτρους του σπερμοδιαγράμματος. Συνεπώς, η αντιμετώπισή της θα μπορούσε να αντιστρέψει αυτές τις ανωμαλίες και να επιτρέψει την εγκυμοσύνη.
Η θεραπεία της κιρσοκήλης είναι μόνο χειρουργική. Υπάρχουν διάφορες τεχνικές με περίπου παρόμοια αποτελεσματικότητα. Όλες έχουν σαν στόχο τη διακοπή της ανώμαλης παλινδρόμησης του αίματος στο φλεβικό δίκτυο του όρχεως, διακόπτοντας τη φλεβική αποχέτευση του οργάνου με την περίδεση και τομή της έσω σπερματικής φλέβας και/ή των κλάδων της. Προσοχή χρειάζεται στο ότι κάποιες τεχνικές είναι ιδιαίτερα υπερτιμημένες (π.χ. λαπαροσκοπική επέμβαση), χωρίς αυτό να ανταποκρίνεται στην πραγματικότητα υπό την έννοια των πλεονεκτημάτων. Οι επιπλοκές είναι ούτως ή άλλως ελάχιστες και μη σοβαρές στα χέρια του έμπειρου χειρουργού.
Η κιρσοκήλη δεν υποτροπιάζει. Η παρουσία διατεταμένων φλεβών στο υπερηχογράφημα μετεγχειρητικά μπορεί να υφίσταται, χωρίς αυτό να σημαίνει υποτροπή ή αποτυχημένη επέμβαση, γιατί η διάταση μπορεί να μην υποχωρήσει, αλλά υποχωρεί η παλινδρόμηση του αίματος, πράγμα που είναι και το ζητούμενο από τη θεραπεία. Κατά αναλογία, το σπερμοδιάγραμμα χρειάζεται 3 μήνες μετά την επέμβαση για να αρχίσει να βελτιώνεται, κάτι που μπορεί να συνεχίζεται και για ακόμη 9 μήνες. Ωστόσο, υπάρχουν πιθανότητες αυτό να μη συμβεί, χωρίς πάλι αυτό να σημαίνει αποτυχημένη επέμβαση. Μάλιστα, ακόμα και αν δεν βελτιωθεί το σπερμοδιάγραμμα, δεν αποκλείεται η επίτευξη εγκυμοσύνης.
Συμπέρασμα:
Η διόρθωση της κιρσοκήλης βελτιώνει ποιοτικά και ποσοτικά το σπέρμα ακόμη και σε άνδρες άνω των 40 ετών και, μάλιστα, όσο συντομότερα αντιμετωπίζεται, τόσο καλύτερα τα αποτελέσματα.
Αναστέλλει την προοδευτική επιδείνωση του σπέρματος. Αυξάνει την πιθανότητα αυθόρμητης κύησης σε ασθενείς με αδύναμο σπέρμα, όσον αφορά αριθμό και/ή κινητικότητα. Αυξάνει την πιθανότητα εμφάνισης σπερματοζωαρίων στο σπέρμα και την πιθανότητα κύησης σε ασθενείς με αζωοσπερμία. Βελτιώνει τα αποτελέσματα της εξωσωματικής γονιμοποίησης και μειώνει την πιθανότητα αποβολής μετά από αυτήν. Αυξάνει τα επίπεδα τεστοστερόνης του ορού, ακόμη και σε άνδρες ηλικίας άνω των 40 ετών. Εξαφανίζει ή βελτιώνει σημαντικά πιθανό ενοχλητικό χρόνιο ορχικό άλγος. Τέλος, μειώνει το οξειδωτικό stress των σπερματοζωαρίων και βελτιώνει το ποσοστό αυτών με φυσιολογικό ακέραιο DNA, πράγμα που θεωρητικά σχετίζεται με τη βελτίωση της γονιμότητας.
Συνεπώς, δεδομένης της χαμηλής νοσηρότητας, επιπλοκών και κόστους σε αντίθεση με την υποβοηθούμενη αναπαραγωγή και ιδιαίτερα σε ζευγάρια και με προβλήματα μειωμένης γονιμότητας και της γυναίκας, φαίνεται ότι η κιρσοκήλη είναι ωφέλιμο να αντιμετωπίζεται συχνότερα από την κλασική ένδειξη της Ευρωπαϊκής και Αμερικανικής Ουρολογικής εταιρείας.

